Llamamos canalopatía a cualquier cardiopatía congénita que afecta a los canales iónicos del corazón, alterando el funcionamiento correcto por irregularidades en la transmisión de los impulsos eléctricos. Los pacientes afectados de alguna de las siguientes canalopatías cardíacas tienen corazones estructuralmente sanos, aunque presentan predisposición a las arritmias, incluso a la muerte súbita. Desde el punto de vista fisiológico, son el caso opuesto a la atresia tricúspide.
Hoy vamos a ver cuáles son las canalopatías cardíacas más habituales, cómo se diagnostican y, sobre todo, de qué modo pueden tratarse.
Síndrome de QT largo
El síndrome de QT largo (SQTL) es la canalopatía más frecuente. En países desarrollados afecta a 1 de cada 2500 nacidos, aproximadamente. Es una cardiopatía genética en la que intervienen los genes, con herencia autosómica dominante, de manera que cada hijo de un único progenitor afectado de SQLT tiene un 50 % de posibilidades de heredar la mutación y, con ella, la canalopatía.
Pese a ser una afección frecuente, no por ello es menos peligrosa. El síndrome QT largo se manifiesta, desde el punto de vista histológico, en una alteración en el correcto funcionamiento de la bomba de sodio y potasio de las membranas celulares, en este caso de las que componen el músculo cardíaco.
Los pacientes con síndrome de QT largo tienen tendencia a presentar arritmias cardíacas de varios tipos, incluyendo las que pueden ser motivo de muerte súbita. El tratamiento de estos pacientes se enfoca, sobre todo, a prevenir esas arritmias ventriculares que podrían llegar a ser fatales.
DIAGNÓSTICO
El síndrome de QT largo resulta sencillo de diagnosticar. Basta un electrocardiograma para la mayoría de los casos, una prueba rutinaria y no invasiva, aunque su cardiólogo puede solicitar una prueba de esfuerzo para detectar casos límites, menos acusados. Recordamos que, al tratarse de pacientes con corazones estructuralmente sanos, su ecocardiograma no revelaría nada anormal.
Por otro lado, cuando nace un niño hijo de un paciente con esta canalopatía cardíaca, se procede a realizar pruebas genéticas con un simple análisis de sangre. Estas pruebas no son definitivas, pues su fiabilidad es de un 70 % nada más, pero permiten detectar la variante genética en caso positivo, un dato importante para ser más certeros con el tratamiento. Las pruebas genéticas también ofrecen un diagnóstico inmediato en una cardiopatía congénita que no siempre se muestra sintomática durante los primeros años de vida.
Por último, hay pacientes que heredan una mutación en los cromosomas implicados en el síndrome de QT largo que no implica patogenia. En estos casos, por precaución se prescribe un tratamiento farmacológico durante la infancia y la juventud, y son dados de alta con posterioridad cuando se ha confirmado que su caso no representa un riesgo vital y que ni siquiera necesitan de ese tratamiento a base de betabloqueantes.
TRATAMIENTO
El tratamiento suele consistir en betabloqueantes, dependiendo la elección de la variante genética y de la respuesta del paciente. Cuando el paciente presenta una buena adherencia a la medicación, los betabloqueantes y las revisiones rutinarias suelen ser suficientes para mantenerlos a salvo. De no ser así, debería estudiarse la posibilidad de implantar otros tratamientos farmacológicos adicionales o la colocación de un marcapasos.
Existe una serie de fármacos a evitar cuando el paciente presenta síndrome de QT largo, porque suelen causarles arritmias ventriculares. Esto nos lleva a insistir en la necesidad de un diagnóstico temprano.
Síndrome de Brugada
El síndrome de Brugada (SB) es una canalopatía también causada por mutaciones genéticas con una transmisión autosómica dominante. Sin embargo, afecta a entre 3 y 5 nacidos de cada 10 000. Dentro de este grupo de pacientes con SB, los casos de varones superan en un orden de magnitud a los de las mujeres (son 10 veces más frecuentes). La sintomatología suele comenzar a manifestarse en torno a los 30 o los 40 años de edad.
En el síndrome de Brugada solo se ve afectado el canal iónico del sodio, aunque esto es suficiente para poder diagnosticarlo con un electrocardiograma.
DIAGNÓSTICO
La prueba diagnóstica más utilizada para detectar el síndrome de Brugada es el electrocardiograma. Los pacientes que presentan esta canalopatía muestran unos resultados característicos, con elevación del fragmento ST de acuerdo a lo que se conoce como patrón de Brugada. Sus ecografías cardíacas son completamente normales.
Las pruebas genéticas no sirven por sí solas para detectar un paciente con SB, dado que su porcentaje de detección ronda el 25 % de los casos positivos. Se emplean, más bien, a modo de confirmación en pacientes con un ECG no del todo claro.
También se puede salir de dudas repitiendo el electrocardiograma bajo condiciones especiales, en este caso tras infundir por vía intravenosa ciertos fármacos.
TRATAMIENTO
En primer lugar, los pacientes con síndrome de Brugada deben evitar el alcohol, que su fiebre se dispare durante procesos infecciosos y una serie de fármacos que componen una lista a la que tiene acceso cualquier cardiólogo.
La mayoría de pacientes con síndrome de Brugada son asintomáticos, por lo que estas medidas preventivas constituyen el único tratamiento para ellos, junto con revisiones periódicas. Sin embargo, en los casos que cursen con arritmias graves, conviene colocar un marcapasos desfibrilador para corregir de inmediato las eventuales arritmias graves.

Taquicardia ventricular polimórfica catecolaminérgica
La taquicardia ventricular polimórfica catecolaminérgica (TVPC) es una cardiopatía congénita que, nuevamente, se transmite por herencia genética. En este caso, las alteraciones en la transmisión de los impulsos eléctricos al corazón son causadas por problemas con el canal de los iones calcio.
El síntoma más común es la presencia de arritmias ventriculares en situaciones de estrés físico o emocional. Los pacientes también pueden sufrir de mareos o síncopes en esas mismas circunstancias, un síntoma poco específico, que suele aparecer durante la adolescencia o la juventud.
Con una transmisión genética autosómica dominante, la TVPC afecta a 1 de cada 10 000 nacidos en los países desarrollados.
DIAGNÓSTICO
El diagnóstico de la taquicardia ventricular polimórfica catecolaminérgica se obtiene con un electrocardiograma durante 24 horas, con la ayuda de un holter, y con una prueba de esfuerzo. En la mayoría de los casos positivos, durante la prueba de esfuerzo aparece una arritmia típica (arritmia ventricular polimórfica bidireccional).
Muchas veces, el cardiólogo solicita estas pruebas, aunque no existan antecedentes familiares, para descartar la enfermedad, incluso cuando se sospecha que el paciente puede sufrir de ansiedad. Recordemos que el corazón de los pacientes con canalopatía es estructuralmente normal y que, en general, los síntomas no aparecen hasta transcurridos años tras la infancia.
Las pruebas genéticas que se pueden realizar con una muestra de sangre tienen una rentabilidad que ronda el 70 %, aunque ofrecen la ventaja de identificar el gen o los genes mutados en todos los casos en los que sí detecten la enfermedad. Este dato permite al cardiólogo estimar si se encuentra ante una variante más o menos patogénica y valorar si el paciente va a necesitar tratamiento de por vida o si, en los casos no patogénicos, se podría dar el alta tras unos años de tratamiento farmacológico como medida de precaución.
TRATAMIENTO
El tratamiento de la TVCP se basa en fármacos betabloqueantes, que pueden llegar a necesitar combinarse con otros medicamentos dependiendo de la severidad de la sintomatología del paciente.
También es preciso que el paciente adopte un estilo de vida en el que renuncie a la práctica de actividades extenuantes y evite, en la medida de lo posible, los ambientes estresantes.
Cuando los fármacos y la higiene de vida no bastan, puede ser preciso recurrir a un desfibrilador o a la denervación simpática.
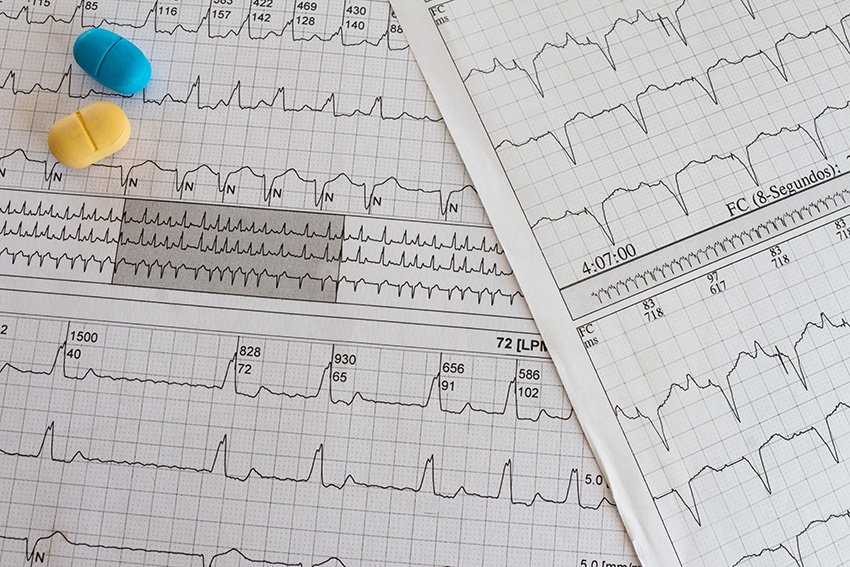
Las canalopatías cardíacas son enfermedades congénitas que afectan a la transmisión de los impulsos eléctricos en corazones estructuralmente sanos, por lo que el ECG es la prueba diagnóstica de referencia. Las más frecuentes son el síndrome de QT largo, el síndrome de Brugada y la taquicardia ventricular polimórfica catecolaminérgica. El nivel de gravedad depende de los genes mutados implicados y del estilo de vida del paciente.
Algunos pacientes, asintomáticos, pueden ser dados de alta tras unos años de tratamiento farmacológico preventivo, mientras que otros podrían llegar a necesitar de cirugía. La adopción de un determinado estilo de vida y la evitación de determinados medicamentos resultan de vital importancia para todos estos pacientes.